Kindernotfallmedizin für Westafrika
Kirchengemeinde entsendet Stuttgarter Kinderärztin nach Gambia

In Kooperation mit AGIAMONDO (Personaldienst der deutschen Katholik:innen für internationale Zusammenarbeit) wurde die Kinderärztin Frau Dr. Sara Loetz als Fachkraft für drei Jahre an das Edward Francis Small Teaching Hospital (EFSTH) nach Banjul (Gambia) entsandt und reiste mit ihrer Familie im November 2023 aus. Ziel vor Ort ist es, die Kindernotfallversorgung zu verbessern. Gambia ist ein sehr kleines, westafrikanisches Land mit ca. 2,5 Mio. Einwohnern. Die Sterblichkeitsrate bei unter 5-Jährigen liegt bei 47,9 % (bezogen auf 1.000 Lebendgeburten). Am EFSTH ist die Kindernotaufnahme die „Eingangstür“ der Kinderklinik, in der alle eintreffenden Kindernotfälle erstversorgt werden. Aktuell stirbt in der Kindernotaufnahme jeder vierte Patient. Damit sich die Situation in der Kindernotfallversorgung verbessert, wird Frau Dr. Loetz medizinisches Personal aus- und fortbilden sowie Strukturen in der Kindernotaufnahme optimieren und standardisieren. Unsere Kirchengemeinde ermöglicht das Gambia-Projekt durch die Entsendung von Frau Dr. Loetz über AGIAMONDO. Gemeinsam haben wir alle die Möglichkeit, durch regelmäßige Berichte Gambia hautnah zu erleben und mit kleinen Projekten die Arbeit vor Ort zu unterstützen.

Interview mit Frau Dr. Sara Lötz im Magazin katholisch im zabergäu, Ausgabe 01/2024
Berichte aus Gambia
Banjul, im Dezember 2023
Liebe Lesende,
Die Kindernotaufnahme des Edward Francis Small Teaching Hospital (EFSTH) in Banjul war vor meinem Kommen ohne klare ärztliche Führung. Ich habe nun diese Aufgabe übernommen. Was bedeutet das für meine Anfangsphase konkret?
Erstmal ankommen und orientieren, um Strukturen zu erkennen. Um herauszufinden, woran die meisten Kinder sterben, habe ich mich mit dem ward clerk (Stationssekretär) zusammen-gesetzt und die dicken, handgeschriebenen Bücher, in denen Patientennamen, Geschlecht, Alter und Diagnosen gesammelt werden, durchgearbeitet. Da es offiziell keine Leitlinien gibt, nach denen behandelt wird, führte ich viele Gespräche, um herauszufinden, wonach die Ärzte und Ärztinnen ihre Therapieentscheidungen treffen.
Ich habe zahlreiche Kontakte geknüpft: zur Administration, zur Apotheke, zum Labor. Aber auch zu den anderen Fachabteilungen: Dem einen Kinderchirurgen, den HNO-Ärzten, Dermatologen, Radiologen und dem Kardiologen für erwachsene Patienten. Von allen gibt es nur wenige, fast alle Oberärzte sind keine Gambier. Allen ist gemein, dass sie keine Zeit haben, weil es einfach zu viele Patienten auf zu wenige Fachkräfte gibt. Vor allem habe ich Beziehungen zu meinen vier pädiatrischen Oberärztekollegen aus Nigeria aufgebaut. Fachlich sehr gut, vor allem in diesem Setting, wo die Anamnese und die klinische Untersuchung noch die wichtigsten Instrumente sind. Leider sind wir hier weit entfernt vom europäischen bzw. deutschen Standard. Ein Blutbild gibt es nur ab und zu. Weitere Labortests bloß, wenn die Familie ein Labor außerhalb des Krankenhauses bezahlen kann. Röntgenbilder allein für Kinder ohne Sauerstoffbedarf, da es keinen mobilen Sauerstoff gibt.



Alle sind mit Herzblut dabei. Aber ebenso gefordert. Die Neonatologin visitiert jeden Tag 50 Kinder und bildet nebenbei auch noch aus. Die vierzehn Assistenzärzt:innen bereiten sich auf eine große Zwischenprüfung im Februar vor, pauken und fragen viel. Auch sie sind maximalst in die Patientenversorgung eingebunden. Wir nutzen die morgendliche Besprechung zum teachen und jede Gelegenheit zwischendurch.
Die Patienten bieten uns dazu viele Möglichkeiten – kommen sie doch mit einem bunten Potpourri an Diagnosen in die Notaufnahme. Sehr häufige Erkrankungen sind: Malaria, Unterernährung mit Komplikationen, Hirnhautentzündung, Masern, HIV, Tuberkulose, Lungenentzündung, aber auch Tumorerkrankungen und viele angeborene Herzfehler.


Sehr froh bin ich über Gabor, ein gambischer Assistenzarzt, der bereits 10 Jahre an der Klinik ist – also lange bevor es die Möglichkeit gab, sich zum Kinderarzt weiterbilden zu lassen. Er ist ein Goldstück für mich, kennt er doch alle und kann vieles erhellen, was im ersten Moment unlogisch erscheint. Wir kämpfen gemeinsam zum Wohl unserer Patienten. Scheitern aber leider nicht selten, weil es die notwendigen Möglichkeiten nicht gibt. Die Absaugung funktioniert nicht und verschwindet auf dem Berg von Geräten beim Maintenance (Wartung) – wer weiß wann sie zurückkommt.
Liebe Lesende,
Banjul, im Januar 2024
seit Anfang Januar ist mir ein neuer Assistenzarzt zugeteilt. Dr. Barry ist jung, aber sehr wissbegierig. Er liest gerne und viel nach. Es macht Spaß mit ihm zusammenzuarbeiten. Außerdem sind sechs Ärzt:innen im Anerkennungsjahr bei uns. Sie bleiben jeweils für vier Wochen in der EPU. Ihre Aufgabe ist es, mich bei der Patientenversorgung zu unterstützen und Behandlungspläne auszuarbeiten. Eine weitere Aufgabe ist es dafür zu sorgen, dass uns Testergebnisse aus dem Labor erreichen und wir Blut für Bluttransfusionen erhalten. Das alles ist eine große, alltägliche Herausforderung, da das EFSTH eine ressourcenarme Klinik ist. Alles funktionier mit Papieranforderungen, ständig ist irgendetwas kaputt oder funktioniert nicht.
Morgens machen wir eine gemeinsame Visite und sehen die aufgenommenen Kinder der letzten Nacht, die so kritisch krank sind, dass sie nicht direkt auf die Station verlegt wurden. Zudem noch die Kinder, die so kritisch krank geblieben sind, dass sie nicht verlegt werden können. Im Januar hatten wir sehr viele sehr kranke Kinder. Dafür gibt es zwei Gründe: Aktuell ist die kälteste Zeit des Jahres (nachts ca. 15 Grad) und es steht viel Staub in der Luft – der Hamatan aus der Sahara zieht vorüber. Zu dieser Zeit gibt immer mehr Atemwegsinfektionen. Wir sehen viele Lungenentzündungen und Asthmafälle. Aber auch viele Hirnhautentzündungen durch Bakterien. Die Patienten sprechen leider oft schlecht auf die bei uns erhältlichen Antibiotika an, was nicht selten zum Tode führt. Außerdem hatten wir zwei Fälle von Wundstarrkrampf, bei schlecht immunisierten, also geimpften Jungen. Gambia ist ein muslimisches Land, in dem häufig die Jungen unter unhygienischen Bedingungen beschnitten werden. Tetanus ist eine schreckliche Krankheit. Der zweite Junge kämpft weiter mit uns, den ersten haben wir bereits verloren. Wenn wir einen Todesfall hatten, gibt es immer eine kurze Nachbesprechung, wo wir gemeinsam überlegen, wie wir die Versorgung verbessern können. Diese Besprechungen empfinde ich als extrem wertvoll. Hier entstehen oft gute Ideen, wie wir unsere Abläufe weiter verbessern können, z.B. durch gute Alarmierungsketten, robustes Notfallequipment und Teamwork.
Die Arbeit ist alles andere als nur traurig, wir lachen viel und lernen von- und miteinander. In der 3. Januarwoche hatten wir keinen einzigen Todesfall. Das Team war sehr stolz, wächst gut zusammen und wir haben den Erfolg mit einer Runde Kaltgetränken ein wenig gefeiert.
Der gambische Gesundheitsetat ist sehr klein. Die Klinik erhält ihre Mittel direkt vom Gesundheitsministerium – leider wurde aber seit vier Monaten nichts mehr geliefert – und so fehlt es uns an sehr vielen. Um die Klinik herum gibt es einige Apotheken und Labore, die davon profitieren. Und so schicken wir die Eltern der Kinder, um Antibiotika zu kaufen oder auch Labortests zu machen – weil die Tests im Kliniklabor nicht mehr gemacht werden können, da die Reagenzien fehlen. Unser Blutzuckermessgerät war auch kaputt. Und so leihen wir uns Equipment von der Kinder- oder Neugeborenenstation aus. Am Freitag gab es ein neues Blutzuckermessgerät – die Pflegekräfte haben getanzt vor Freude.
Wir machen weiterhin wöchentliche Notfalltrainings nach dem ETAT (Emergency Triage Assessment and Treament) Konzept, also Kindernotfallversorgung mit wenigen Ressourcen.
Mir gibt die Arbeit auf der EPU alles in allem große Befriedigung. Auch wenn es oftmals sehr kniffelig ist, Diagnosen zu finden und ich nicht selten abends bis spät Bücher wälze. Ich möchte unbedingt herausfinden, was der Patient haben kann – und wie wir helfen können mit unseren begrenzten Möglichkeiten.
Banjul, im März 2024
Liebe Lesende,
die Arbeit auf der Emergency Pediatric Unit (EPU, Kindernotaufnahme) macht weiter große Freude und obwohl mir vieles subjektiv zu langsam geht, sind wir objektiv gesehen auf einem guten Weg.
Ich habe in zwei 2-tägigen Kursen 20 Pflegekräfte in ETAT (Emergency Triage Assessment und Treatment) geschult. Die Rückmeldungen der Teilnehmenden waren sehr positiv. Gemeinsam im Team setzen wir das Notfallkonzept gut um, das Notfallmanagement läuft bereits deutlich besser.
Natürlich zeigt sich zunehmend auch, dass das Projekt kein Sprint wird, sondern ein Marathon. Aber wir suchen gemeinsam nach Lösungen, mit denen zumindest ein Großteil der Mitarbeiter zufrieden ist. Ein Diskussionspunkt ist die Frage, was wir überhaupt für eine Unit sind. Emergency Unit ist eigentlich nur Notaufnahme, aber da es keine Pädiatrische Intensivstation gibt, fungieren wir auch als solche. Auch für chirurgische Patienten vor Operationen. Andere Fachabteilungen übersenden uns auch ihre Patienten, sobald diese kritisch krank werden. Sie haben weder das Wissen noch das Equipment dies selbst zu managen. Deshalb möchte ich in weiteren Schritten auch andere Abteilungen ausstatten und schulen.
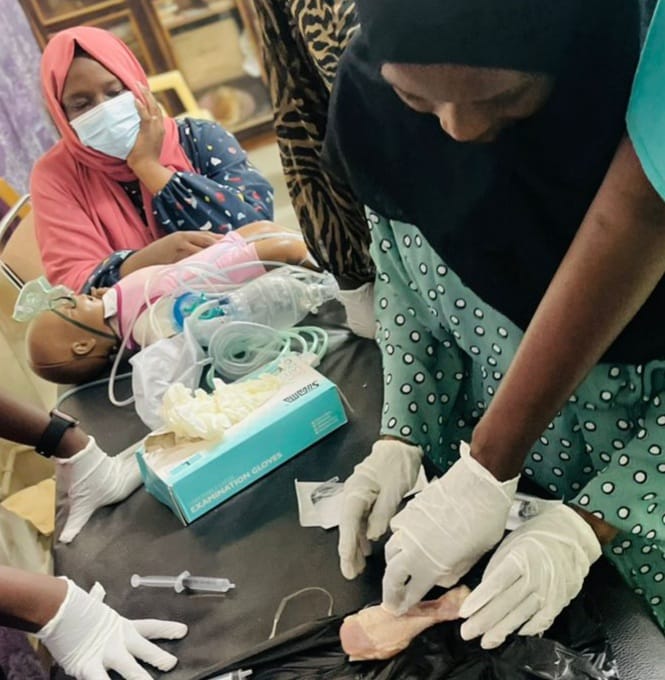



Das Edward Francis Small Teaching Hospital (EFSTH) ist bankrott. Gesundheit hat keine Priorität in Gambia, es fließt äußerst wenig Geld in die Gesundheitsversorgung. Dazu gibt es noch eine überforderte Klinikadministration und einen Klinikdirektor, der Symptome bekämpft, sich aber nicht an die Ursachen wagt.
Gestern Nacht gab es kein Artesunate mehr, die Therapie für schwere Malaria. Patienten werden dann zu Apotheken außerhalb der Klinik geschickt, um dort Medikamente und Material zu kaufen. Nachts haben diese jedoch alle geschlossen und somit kommt es zu unnötigen Therapieverzögerungen. Auch haben die Familien oft nicht ausreichend Geld dabei. Dann muss erst gesammelt werden, bevor der Patient die gewünschte Antibiose erhält.
Awa, der Engel unserer Station, die sich um unsere Bestellungen kümmert, verwaltet den Mangel sehr gut. Ich weiß nicht, wie sie es geschafft hat, aber wir haben trotz der beschriebenen Situation noch einen Großteil der Medikamente auf dem Notfallwagen. Auch ich versuche unermüdlich zu erreichen, dass wir das Notwendige erhalten. Unser Equipment (Sauerstoffmasken und Beatmungsbeutel etc.), eigentlich Einmalbedarf, wird wiederverwertet.
Und dann stehen auf einmal zehn neue Dialyse-Maschinen im Hauptgebäude der Klinik rum. Spenden gibt es viele. Oft ist es aber nicht das, was wir brauchen. Oder es fehlen notwendige Artikel, um die Maschinen benutzen zu können.
Worin die jungen Kolleg:innen hier sehr versiert sind, ist die gute Anamnese und klinische Unter-suchung. Damit kommt man zumindest in der Kinderheilkunde häufig zu einer Verdachtsdiagnose. Oftmals fehlt uns dann jedoch im Verlauf die Bestätigungsdiagnostik für unsere Vermutungen.
Ich versuche so viel wie möglich auf der Station zu lösen und nicht auf externe Hilfe bzgl. Diagnostik angewiesen zu sein, um unnötige Fehlerquellen und Verzögerungen zu vermeiden. Wir können mittlerweile den Hämoglobinwert bestimmen, Urin und Gehirnwasser untersuchen, auf Zucker und Malaria testen. HIV, Blutbild und Tuberkulosetest funktionieren ebenfalls gut. Bei komplexeren Fällen stehen wir manchmal ratlos da. Mehr Diagnostik, vor allem bzgl. Viruserkrankungen wäre sehr hilfreich. Offiziell gibt es hier zum Beispiel kein Denguevirus, da wir keinerlei Testmöglichkeit haben. Es wäre aber sehr wichtig, da es im benachbarten Senegal gerade einen Ausbruch gibt.
Ausbildung ist meine oberste Prämisse. Die House Officer verbringen zwei Monate mit mir in der Notaufnahme und gehen dann, am Ende ihrer Rotation, an die peripheren Kliniken des Landes. In der Regel als einzige ärztliche Kraft, mit viel Verantwortung. Ich hoffe sie erinnern sich dann an das Gelernte.
In der Vorbereitung bei AGIAMONDO wurde davon gesprochen, dass wir Fachkräfte uns auf unser Mandat konzentrieren sollen. Ich sehe mein Hauptmandat in der Ausbildung bzgl. des Notfallmanagements von schwerkranken Kindern. Die neuen House Officers haben gleich am zweiten Tag ein Kind erfolgreich wiederbelebt. Das ist ein Riesenerfolg.
Ich habe noch keine Daten, aber wir verhindern zumindest „banale“ Todesfälle meines Empfindens immer besser. Letztes Jahr um diese Zeit gab es einige Todesfälle bei schwerer Austrocknung ausgelöst durch Durchfall. Dieses Jahr noch keinen.
Aktuell ist Ramadan. Ein Großteil des Personals fastet auch. Ab und an liegt jemand in Schocklage auf einer Patientenliege. Die Abläufe während des „Hungermonats“ sind anders – alles tickt langsamer und viele verbringen viel Zeit mit ihren Familien zu Hause. Ich esse aktuell ebenfalls nur selten auf der Arbeit- es fühlt sich nicht richtig an, ein Sandwich zu essen, wenn alle anderen bei 40 Grad nicht essen und trinken. Auf dem Markt und im Straßenverkehr lässt sich gegen 17 Uhr beobachten, wie Hunger zu schlechter Laune führen kann. Ansonsten bin ich aber sehr beeindruckt wie viel Kraft aus dem Fasten gezogen wird. Viele erscheinen stärker und nicht schwächer. Andere argumentieren, dass sie das, was sie haben, mehr schätzen nach dieser Zeit.
Ich bin dankbar, dass meine Familie und ich diese Kultur in vielen Facetten sehr nah miterleben können.

Banjul, im März 2025
Liebe Lesende,
Eid Mubarak. Liebe Wünsche zu einem wichtigen muslimischen Feiertag, dem Ende des Ramadans. Ein wichtiger Tag! Vor unserer Zeit hier wusste ich, dass gefastet wird. Jetzt habe ich gelernt was das heißt. Nicht Essen, nicht Trinken von Sonnenaufgang bis Sonnenuntergang. Aber auch viel Beten, auch Nachts. In der Regel gemeinsam, nicht allein. Gemeinsam nicht allein fühlt sich wohl die gambisch muslimische Community – Während des Ramadans und gestern und heute, beim Eid. Es wird sich herausgeputzt wie in Deutschland zur eigenen Hochzeit. Feinste Stoffe. Schuhe. Handtaschen, Friseur. Auch für die Kleinsten. Dann wird gegessen. Gemeinsam. Wieder Musik gehört. Gemeinsam. Der Iman ruft nun wieder durch den Klang von Afrobeats.
Gemeinsamkeit ist schön, gibt Halt, Kraft. Gemeinsam feiern ist viel schöner als allein. Aber gemeinsam durch den Ramadan gehen ist auch Druck der Peergroup, der Family. Natürlich ist man(n) stark genug auch bei 35 Grad nichts zu trinken, der Nachbar, die Schwester ist es ja auch. Die Laune sinkt aber auch gemeinsam. Um fünf Uhr sind alle ziemlich hungrig und angry. Hangry eben. Der Polizist, der Obstverkäufer. Ramadan ist da, steht mitten und groß im Raum, überall. Leitkultur würden wohl einige deutsche Politiker sagen.
Wir machen nicht mit. Nicht mal ansatzweise. Wir gehören ganz eindeutig nicht dazu. Und es denkt auch niemand, dass wir es tun könnten. Keiner ist überrascht, dass ich Wasser trinke, mir mitten am Tag eine Banane kaufe. Das ist tolerant. Und sicher gut so. Aber auch bezeichnend.
Die Leitkulturpolitiker könnten uns fehlenden Integrationswillen vorwerfen. Die lokale Sprache, oder vielmehr Sprachen, beherrschen wir auch nicht, nicht mal im Ansatz. Unser Essen riecht komisch und schmecken tut es den Gambians denen wir es vorgesetzt haben, auch nicht. Nicht mal ein bisschen.
In der Klinik schreiben wir nun endlich an Leitlinien für unsere Abteilung. Das hatte am Anfang viel Gegenwind gegeben, nun ist es sehr smooth. Die klinikinterne IT kann das dann auf die EFSTH Website stellen.
ETAT hat es nach Kanifing und Farafenni geschafft. Auch Dank vieler Spenden. Das ist richtig cool. Die Trainings waren mega gut. In Kanifing wurde unserer Bitte möglichst viel pädiatirsches Personal zur Verfügung zu stellen so gut nachgekommen, dass sie kurzerhand ihren Notfallraum geschlossen haben. Manchmal schießen wir also übers Ziel hinaus.
Aber der patientflow der Kinder in der Notaufnahme ist dort nun komplett vom Erwachsenenflow getrennt. Das ist ein Riesenschritt.
Selbst redend ist es im Alltag nun nicht so einfach wie im Trainingsklassenraum. Und Equipement wie Sauerstoffmasken mit Reservoir hierher zu bekommen über die staatlichen Stellen verursacht Kopfschmerzen.
Wie auch die Finanzierung des Projekts. Ich weiß nicht, an wie viele Türen ich geklopft habe, wie oft wir nachgefragt haben. Immer waren alle begeistert, aber es musste noch jemand anderes gefragt werden, jemand anderes unterzeichnen. Jemand war im Urlaub (das sind in der Regel vier Wochen am Stück…). Oder der Staat, als Partner unserer collaboration hatte so große Schulden, dass kein neues Projekt genehmigt wurde.
Die Trainings gehen weiter, es sind zwei facilitators bis Ende März vor Ort geblieben. Und UNICEF und das Gesundheitsministerium sagen weiterhin, dass bald Geld fließt.
Auf meiner eigenen Station ist es ein Auf und Ab. Kein Blutdruck gemessen für drei Tage bei irgendeinem Kind (Gerät kaputt, aber keiner versucht es zu reparieren). Dann aber ein Kind mit fulminanten Nierenversagen mit einem ZVK versorgt, kontinuierliche Infusionen verabreicht und Dialyse. Ein breites Spektrum in jeglicher Hinsicht.
Der Chef der Kinderchirurgie und ich haben ernsthafte Diskussionen begonnen eine Kinderintensivstation auf die Beine zu stellen. Das wäre vor einem Jahr noch Blödsinn gewesen, erscheint nun aber denkbar. Mehr Medikamente sind available, es gibt jetzt private public partnership im Labor, die mehr Tests sicherstellen. Notfallblut ist in der Regel innerhalb von 30 Minuten verfügbar. Dopamin, Midazolam, Insulin oder Betablocker können schon jetzt kontinuierlich verabreicht werden. Nur der gesponserte CPAP steckt noch immer im Zoll.
Nun wünsche ich allen einen wunderbaren Tag!
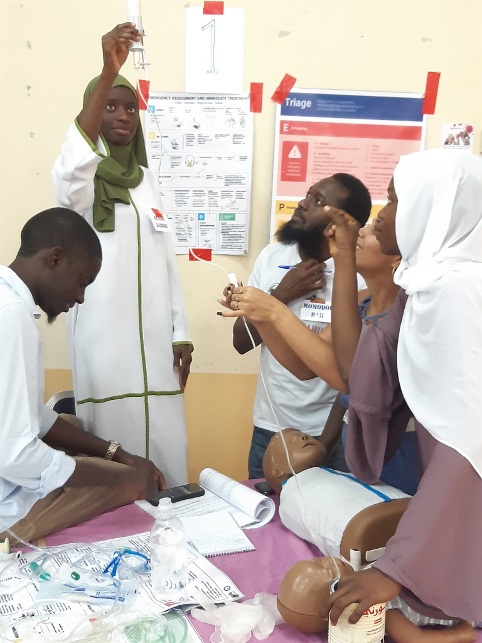

Banjul, im Juni 2025
Liebe Lesende.
Nachrichten aus Banjul sind längst überfällig.
Hier geht alles den Gang der Dinge: auf, ab, ab, auf, im Kreis. Manchmal ein größeren Sprung vorwärts. Dann wieder ab.
Gestern und vorgestern war unser zweites Tobaski – das muslimische Opferfest, auf Wolof. Über die vielen Ziegenböcke am Straßenrand habe ich mich dieses Jahr schon nicht mehr gewundert. Auch nicht mehr über die Messer und selbstgebauten Grills. Eher darüber, wer sich trotz äußerst schmalem Gehalt alles einen Ziegenbock geleistet hat (immerhin wechselten sie für knapp 300 Euro den Besitzer – oder besser gesagt: wanderten über die Grasnarbe am Straßenrand). Eine große Pflicht der Familie einem Festschmaus zu ermöglichen, durchaus auch mit viel Druck.
Die letzten zwei Tage war das Land wie ausgestorben. Freitag früh gab es noch einige letzte Schreie, dann wurde viel gegessen, Zeit mit der Familie verbracht und wunderschöne Kleider getragen. Hier im wohlhabenden Fajara überwiegend schöner als alles, was ich je besessen habe – meist Ashobi: die ganze Familie trägt Kleidung aus dem gleichen Stoff. Auch die Frauen der Polizeistreife hatten frei (nicht zuletzt, um das Essen zu kochen). Nur der Apotheker unseres Vertrauens hatte geöffnet – er hat Gicht und verzichtet deshalb lieber auf zu viel rotes Fleisch…
Seit etwa zwei Wochen ist es zunehmend heiß – an die 35 Grad bei 85 % Luftfeuchtigkeit. Das bedeutet immerhin, dass ich keinen Neoprenanzug brauche für den regelmäßigen Ozean-swim- Vorbereitung für den Wettkampf von Dakar nach Gorée Island Ende September.
Unsere fünf Assistenten, die im April in Ghana waren, haben alle bestanden. Wir sind nun das Department mit den meisten Senior Residents. Ihrem Wissensstand nach wären sie alle Oberärzte in Deutschland. Ich bin ungemein stolz, in diesem wirklich historischen Moment für das Land dabei zu sein. Sie sind großartig – alle miteinander!
Das hat uns enorm vorangebracht. Leider gibt es keine Gehaltserhöhung, keine offizielle Beförderung, kaum Anerkennung. Das Ministerium macht keine Anstalten, das zu ändern – was frustrierend und kurzsichtig ist.
Dr. Garba wünscht sich ein Auto, das sich elektronisch öffnen lässt , nicht eins, das er alle drei Wochen anschieben muss. Amie möchte, dass ihr Kind eine gute Schule besuchen kann – ohne die finanzielle Unterstützung ihrer Schwester, die in die USA ausgewandert ist. Peter wünscht sich, dass nach Abzug der Transportkosten genug vom Gehalt übrig bleibt, um sicher durch den Monat zu kommen. Das alles sollte selbstverständlich sein – besonders angesichts der Tatsache, dass die acht jederzeit in den USA oder UK arbeiten könnten. Und das Land dringend Kinderärzt\:innen braucht.
Das hat sich auch bei der ETAT-Implementierung gezeigt. Es braucht dringend in jeder der Distriktkliniken zumindest eine:n Ärzt:in mit pädiatrischer Expertise. Immerhin sind mehr als 45% des Landes jünger als 15 Jahre.
Alles in allem sind wir nach drei Monaten mit der ETAT implementation zufrieden. In Farafenni, 200 km upcountry, wird nun triagiert – zumindest zu den Hauptarbeitszeiten. In der Notaufnahme gibt es einen sehr engagierten Pfleger, der Apotheker ist mit an Bord, und so sind die wichtigsten Notfallmedikamente nun verfügbar. Auch, weil die Klinik selbst einkauft, was auf zentraler Ebene nicht geliefert wird. Es gibt Pläne, die Notaufnahme zu vergrößern – hoffentlich wird dann auch die Versorgung von Kindern und Erwachsenen räumlich getrennt. In Kanifing ist das bereits geschehen – dort wurden innerhalb von zwei Wochen 500 Kinder triagiert.
In Banjul werde ich die ETAT-Aktivitäten in den nächsten Wochen übergeben. Das wird mich entlasten – und hoffentlich den langfristigen Erfolg des Projekts sichern.
Auf nationaler Ebene hat UNICEF zugesagt, die Implementierung in Bansang (5–8 Stunden Fahrt) zu finanzieren. Kawsu (MoH Project Lead) und ich haben lange an einem Antrag für die EKFS gefeilt und hoffen auf weitere Mittel für fünf zusätzliche Einrichtungen.
Wenn wir damit die Strukturen verbessern und den Patient Flow systematisieren können, gewinnt das Projekt vielleicht auch bei begrenzter Finanzierung an Substanz.
Unser Krankenhausdirektor saß am Freitag in unserem Morning Meeting. Einer der Assistenten hatte sich beschwert, dass es so heiß ist in unserer Abteilung. Das glaubt er nun auch. Und endlich glaubt er auch, dass wir ein Breitspektrum-Antibiotikum für Notfälle brauchen. Das bekommen wir nun als Ward Stock – ein echter Durchbruch.
Wir haben einen überdimensionalen Schrank anfertigen lassen, in dem wir die Medikamente sortieren und aufbewahren werden. Gar nicht so einfach – es ist eine Notaufnahme, also brauchen wir Notfallmedikamente. Haben wir zu viele, kommen andere und erbeten was sie selbst nicht haben. Es könnte auch etwas entwendet werden (was in 1,5 Jahren noch nicht passiert ist – aber wer Gelegenheiten schafft…).
Die Grenze zur Intermediate-Care-Station wird immer schmaler: Mehr und mehr Kinder bleiben immer länger, wenn wir sie nicht stabilisiert bekommen. Wir haben nun einen Diamedica CPAP (der seit Dezember im Zoll steckte – aber hey, wir (Buba und ich) haben ihn rausbekommen – auf legalem Wege…) ETAT läuft: Wer krampfend oder im Schock kommt, kann zunächst gerettet werden. Aber dann?
Wir haben keine Station, auf die wir kritisch kranke Kinder verlegen können. Die Meningitis mit Atemaussetzern, das Kind, das intubiert werden müsste – dafür fehlt die Struktur. So sterben die Kinder dann leider doch oft an Tag 2 oder 3. Wir sehen offenen Auges zu.
Wir brauchen also eine Kinderintensivstation. Oder zumindest eine Station, die sich auf den Weg macht, eine solche zu werden. Dieses Projekt gehe ich nun als Nächstes (und mein letztes) an – gemeinsam mit einem unserer Assistenten, der gerne Intensivmediziner werden möchte, und Cherno, unserem Kinderchirurgen, der auf dem besten Weg ist, hier auch Kinderchirurgie selbst ausbilden zu können. Er operiert viel und gut, verliert aber oft Kinder, weil er nicht nach beatmen kann oder das Flüssigkeitsmanagement nicht stimmt. Oder oder….
Am Mittwoch war ein Architekt da. Wir haben die Fläche, auf der die Care takers Wäsche waschen und die 6 Krankenhausziegen weiden. Wir feilen am Plan, sammeln ein paar Daten und hoffen dann auf großzügige Spender. Es gäbe eine große Namensplakete, Ruhm, Ehre und wahrhaftig eine nachhaltige Tat zu gewinnen. Kennt ihr wen? Bei den großen Donors ist aktuell der Hahn zugedreht, seit Mister President sparen will und der der ihm dabei helfen sollte nun auch noch Mätzchen macht…
Herzliche Grüße aus Banjul
Sara Loetz





Banjul, im Juli 2025
Liebe Lesende,
die Regenzeit ist da – aber eigentlich regnet’s nur alle ein bis zwei Tage. Draußen ist es noch gut auszuhalten für alle die es warm mögen und auf Station sogar richtig gut: Die Klimaanlagen funktionieren endlich wieder (!). Auch der Wassertank wurde erneuert, wir können nun 24/7 Hände waschen. In einem Gebäude von 1850 nicht selbstverständlich. Nur der Strom kippt manchmal weg – die Leitungen sind zu alt. Aber auch daran arbeitet die Klinik. Die Admin ist engagiert – kein leichtes Unterfangen, dieses rostige Schiff ohne Geld auf Kurs zu halten. Gambia steckt aktuell nur 1,4 % des BIP in Gesundheit… das zeigt sich ständig, überall.
In der Notaufnahme ist gerade richtig was los: Am Mittwoch hatten wir 31 Kinder auf 14 Betten. Die Begleitpersonen saßen zum Teil mit den Kindern auf dem Schoß. Trotzdem läuft der Patientenfluss insgesamt gut.
Diese Woche fand auch wieder ein ETAT-Kurs statt. Teilgenommen haben Ärzt:innen und Pflegende vom EFSTH nicht nur aus der Pädiatrie, sondern auch aus der Kinderchirurgie, ICU, Family Medicine), sowie Kolleg:innen aus Kanifing (wo ETAT schon erfolgreich eingeführt wurde) und Bansang (wo es bald losgehen soll). Der Kurs wurde sehr selbstverständlich von gambischen ETAT-Instruktor:innen geleitet – aus EFSTH, Kanifing und vom Gesundheitsministerium. Es ist schön zu sehen wie sich mein Herzensprojekt zumindest im EFSTH langsam von mir als Person detached.
Letzte Woche war ich mit dem IMNCI-Koordinator, meinem ETAT-Partner, ein paar Tage in Sierra Leone um uns deren ETAT-Programm anzusehen und zu lernen. Nur eine Stunde Flug, aber dann Atlantiküberquerung mit dem Schnellboot. Wir wurden super herzlich empfangen, haben viele inspirierende Dinge gesehen – manches läuft dort echt besser als bei uns, manches weniger. Das Essen war mega. Trotzdem: Als wir im Flieger zurück saßen, wieder Mandinka hörten und in Banjul Domoda essen konnten – das fühlte sich an wie nach Hause kommen.
Gambia ist ruhig, verstaubt, nicht hektisch – und hier an der Küste weht fast immer eine Brise vom Atlantik. Die Leute sind freundlich und ehrlich. Ich fühle mich hier sicher und wohl.
Manchmal fühlt sich das Leben hier schon so normal an. Tage vergehen, ohne dass ich irgendetwas vermisse. Und dann erinnere ich mich wieder daran, wie großartig es ist, wenn man Dinge einfach per E-Mail klären kann – ohne dreimaliges persönliches Anklopfen oder ewiges Nachhaken. Oder wie hilfreich es ist, wenn Menschen tatsächlich von 7:30 bis 17:00 Uhr arbeiten.
Nicht, dass hier nicht auch hart gearbeitet wird – im Gegenteil: Unsere Ärzt:innen machen in der Regel zweimal pro Woche 30-Stunden-Dienste. Aber drum herum gibt es eben noch so vieles zu organisieren und zu regeln – und das ist oft ein ganz eigener Marathon.
Trotzdem: Es ist unser Alltag geworden.
Mit den besten Grüßen
Sara Loetz

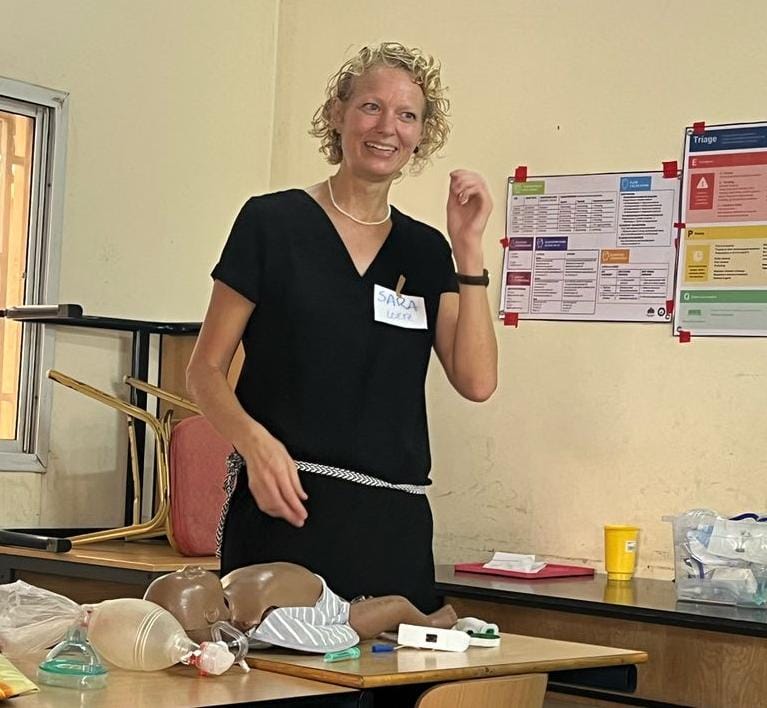


Banjul, im September 2025
Liebe Lesende,
gerade zieht eine Krankheitswelle durchs Land. Viele sind wochenlang mit starken Kopschmerzen, Fieber und Schwäche krank, manchmal begleitet von Durchfall, Erbrechen oder Husten. Vielleicht Covid? Influenza? Wir haben ein paar Schnelltests ausgegraben – aber alles negativ. Jetzt versuchen wir, in eine Studie zu kommen, um PCRs für Covid und Influenza machen zu lassen. Vielleicht ist das ein Treffer. Mehr Ideen? Immer her damit! Aber ehrlich gesagt – solche Aktionen mit Krankenhaus-Mibi, National Reference Lab und Epidemiologie kosten viel Kraft. Und oft lasse ich es mittlerweile einfach sein. Am Ende hilft es dem einzelnen Patienten ja auch nicht viel, den Namen seines Virus zu kennen.
Wirklich hart trifft uns als Abteilung die Entscheidung der Weltbank: Aufgrund von Korruption wird die Finanzierung des Postgraduate Training Programms – also des Facharzttrainings – ab Ende Dezember 2025 eingestellt. In allen Abteilungen. Die Psychiater und Zahnärzte hatten gerade erst angefangen, wir sind im dritten Jahr. Ein echter Hammer! Unsere Assistenzärzte sind wirklich super, aber eben noch nicht am Ende ihrer Ausbildung. Das Programm läuft gut, gerade sind drei neue Assistenten dazugekommen. Die Pädiatrie wird gemocht und ist attraktiv (außer der Neo wo gerade 94 Babies liegen, aber das ist ein anderes Thema…)
Es braucht jetzt also dringend Fellows des West African College, die in Gambia bleiben und die Ausbildung sichern. Drückt die Daumen – ich versuche gerade, selbst in diesen erlesenen Kreis der Fellows hineinzukommen. Das ist eine sehr hierarchische Veranstaltung mit westafrikanischen, imposanten alten Männern. Angeblich will das gambische Ministerium ab nächstem Jahr die Gehälter der Consultants übernehmen, die im Land bleiben, und die Weltbank will ab 2027 wieder einsteigen. Woher das Geld dafür kommen soll, bleibt allerdings ein Rätsel: Gehälter werden ja jetzt schon ständig zu spät gezahlt, und gleichzeitig steigt die Zahl der ausgebildeten Mediziner – mehr House Officers, mehr Medical Officers, mehr Residents… und nur 1,6 % des GDP gehen in Gesundheit.
So richtig passe ich in diesen Club der afrikanischen Medizin-Elite aber eigentlich auch nicht rein – mit meinen Abwägungen und Zweifeln bei der Verkündung von Diagnosen. Gerade die Nigerianer verkünden gern mit breiter Brust, worum es sich bei diesem „Kolibri“ denn nun handelt. Beweisen kann das eh kaum jemand – weder dass es stimmt, noch dass nicht.
Die Notaufnahme verändert sich weiter und ist immer mehr Intensivstation. Wir haben inzwischen ein CPAP-Gerät, im Dauereinsatz. Seit einer Woche läuft eine Peritonealdialyse, oft Perfusoren mit Insulin oder anderem. Für die meisten Dinge sind Medikamente vorrätig. Zumindest die Erstgabe. Gleichzeitig gibt es aber Lücken: Seit drei Monaten sind über die nationale Verteilung keine Handschuhe mehr bei uns angekommen, und bei starkem Regen tropft es durchs Dach.
Der Notfallwagen funktioniert, wir machen interne Mortality-Meetings mit Action Points, Bananen und Schokocookies). Aber im Schrank werden Formulare gebunkert, weil es beim Nachdruck hakt. Heute wurden unsere Urinteststreifen in der Erwachsenen-Notaufnahme entdeckt – andere Abteilungen kommen vorbei, weil sie wissen, dass wir ganz gut ausgestattet sind. Ist ihnen nicht zu verdenken. Alle zwei Wochen gibt es eine Antibiotic-Stewardship-Visite mit Mibi und Apotheke. Unsere Residents werden immer selbstsicherer und machen ihre Sache meist gut. Eigentlich läuft vieles sehr gut.
Und doch schaue ich über die Patienten und werde deprimiert.
Bett 1: Neu diagnostiziertes HIV bei einem siebenjährigen Kind, Tuberkulose-Meningitis, kritisch. Die Großmutter ist vor vier Jahren an TB gestorben – warum hat damals niemand die ganze Familie gescreent? Und warum hat das Kind überhaupt HIV über seine Mutter bekommen? Das System failed.
Bett 2: Asthmaanfall – das kriegen wir hin.
Bett 3: Nierenversagen. Wird besser, aber am Ende können wir das Kind wahrscheinlich auch nicht retten.
Bett 4: Pertussis-Pneumonie.
Bett 5: AVSD, schwerer Herzfehler, mit massivem Lungenödem und keinerlei Therapieoption.
Dazu jede Menge unterernährte Kinder mit Durchfall und Blutsalzstörungen, die diesen Namen kaum noch verdienen.
Manchmal sind mehr Patienten palliativ als kurativ. Die letzten fünf Reanimationen, die ich geleitet habe, endeten nach zehn Minuten – die Kinder waren so krank, dass wir sie zwar oft noch zurückholen konnten, sie dann aber an der schweren Grunderkrankung doch verstorben sind. Dazu sind wir gerade wie gesagt wenig Oberärzte on ground, das heißt die Lehre, die Prüfungen etc. bleibt auch an weniger Nasen hängen
Etat verbreitet sich eifrig weiter: Ab Oktober startet es in Bansang, von UNICEF gesponsert. Die WHO ist jetzt auch mit an Bord – das ist schon schick. Und ab Januar finanziert die EKFS das Ganze für zwei Jahre.
Im Großen also sehr erfreulich – im Kleinen aber trotzdem viel Arbeit und auch Nerven. Heute in Bansang: Triage-Training für die Nursing Students, die die Datenerhebung übernehmen sollen – geleitet von einer gerade erst ausgebildeten Juniorärztin. Das Researchtablet wird die 5 h upcountry mit der Ambulanz nach Verlegung gefahren.
Formulare für die Geldauszahlung müssen von A nach B und C gebracht werden, aber ab 15 Uhr machen alle langsam Feierabend. Da braucht man dann auch nicht mehr neu anzufangen…
Aber viele erkennen, wie wichtig das Programm ist – und so machen wir einfach immer weiter. Und mittlerweile kenne ich wohl zumindest 50% der in Gesundheit involviert Partner im Land und werde mit Dr Sara, the ETAT lady begrüßt.




Sie möchten die Arbeit von Frau Dr. Loetz unterstützen?
HELP4KIDS IN GAMBIA ist ein Projekt der Katholischen Kirchengemeinde St. Michael. In Kooperation mit AGIAMONDO e.V. entsandte sie im November 2023 die Stuttgarter Kindernotfall- und Tropenmedizinerin Dr. Sara Loetz ins westafrikanische Gambia, um dort die Kindersterblichkeitsrate von aktuell über 47% deutlich zu senken und durch Fort- und Weiterbildung des medizinischen Personals die Kindernotfallmedizin nachhaltig zu verbessern.
HELFEN SIE MIT, DASS KINDER IN GAMBIA EINE GUTE ZUKUNFT HABEN!
IHRE SPENDE IST UNS SEHR WILLKOMMEN, DANKE DAFÜR!
Katholische Kirchengemeinde St. Michael
IBAN: DE41 6205 0000 0005 7812 69
Verwendungszweck: help4kids in Gambia
